
Vamos a aprovechar el reporte recién publicado en JAMA, proveniente del MMWR del CDC, para hacer un ejercicio diagnóstico. El artículo habla de la exactitud que tuvo una prueba rápida para la detección de influenza en 2 brotes escolares hace algunos meses: sensibilidad del 47% y especificidad del 86%.
Para comenzar, vamos a asumir que la prueba rápida que utilizaron los autores es igual a la que tenemos en nuestro trabajo y tendrá la misma validez y seguridad. Luego, vamos a transformar la sensibilidad y especificidad en cocientes de probabilidad: LR+ 3.36, LR- 0.62.
Ahora, vamos a plantear 2 situaciones clínicas: un hospital con una alta prevalencia de influenza, y después un consultorio con baja prevalencia de la enfermedad.
En el hospital:
Para poder saber cómo se modifica la probabilidad de tener o no una enfermedad con una prueba diagnóstica, tenemos que conocer la prevalencia de dicha patología en donde estamos trabajando. Como no tenemos ningún estudio de prevalencia, vamos a usar nuestra experiencia.
Recibimos en el hospital a un niño de 10 años con dificultad respiratoria y fiebre, y tenemos la duda si pudiera tener influenza. Recordamos que de los últimos 10 niños que han ingresado al hospital por un cuadro similar al de nuestro paciente, a 5 se les diagnosticó finalmente influenza A(H1N1) por PCR. Aunque no es evidencia, con esto tenemos una «estimación educada» de que la prevalencia en nuestro hospital es del 50% (altísima). Si esa prevalencia fuera correcta, significaría que nuestro paciente tiene alrededor de 50% de probabilidad de tener influenza, antes de hacerle cualquier prueba diagnóstica.
Entonces, decidimos hacerle la prueba rápida y resulta negativa. ¿Significa que entonces no tiene influenza? Considerando el LR- de 0.62, la probabilidad de que nuestro paciente tenga influenza disminuyó del 50% aproximadamente al 40%.
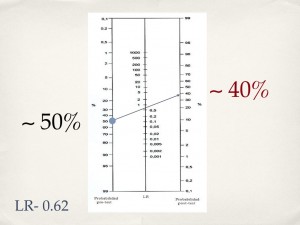 Esto es un decremento casi insignificante. ¿De qué nos sirvió la prueba? El paciente tenía dificultad respiratoria y fiebre, y proviene de una población con una alta prevalencia de influenza. El resultado negativo de la prueba rápida ¿nos hará cambiar nuestro manejo? Probablemente no.
Esto es un decremento casi insignificante. ¿De qué nos sirvió la prueba? El paciente tenía dificultad respiratoria y fiebre, y proviene de una población con una alta prevalencia de influenza. El resultado negativo de la prueba rápida ¿nos hará cambiar nuestro manejo? Probablemente no.
¿Y si hubiera salido positivo? Con el LR+ de 3.36, la probabilidad del 50% que tendría nuestro paciente aumenta al 77%. Ahora, ya sabíamos que nuestro paciente tenía una probabilidad alta de tener influenza, ¿la prueba positiva nos haría cambiar nuestro manejo? La decisión de hospitalizar, de proveer oxígeno, de iniciar antivirales, etc., será tomada por el estado clínico y los factores de riesgo del paciente, no precisamente por el resultado de esta prueba rápida.
En el consultorio:
Ahora imaginemos que un paciente igual llega a nuestro consultorio. Haciendo memoria, recordamos que de los últimos 10 pacientes, sólo 1 tuvo influenza. Nuestra estimación de la prevalencia sería del 10%.
Entonces, si a mi paciente del consultorio (probabilidad antes de la prueba del 10%) le sale negativa la prueba rápida, su probabilidad de tener influenza bajará al 6%.Y si saliera positiva, subiría del 10% al 27%. De nuevo, el manejo del niño no dependerá del resultado de la prueba rápida.
Las limitaciones de estas pruebas rápidas (incluyendo que no distinguen entre influenza estacional y pandémica) las hacen poco útiles para el abordaje y el manejo del paciente con sospecha de influenza. Es por eso que las decisiones de hospitalización o uso de antivirales deben ser tomadas utilizando nuestro juicio clínico y según los factores de riesgo de nuestros pacientes.
Giordano Pérez Gaxiola
Departamento de Medicina Basada en la Evidencia
Hospital Pediátrico de Sinaloa

 Si un niño tiene reflujo vesicoureteral, está en mayor riesgo de infecciones de vías urinarias (IVU). Entonces, si le damos profilaxis con antibióticos debe disminuir el riesgo. ¿Cierto?
Si un niño tiene reflujo vesicoureteral, está en mayor riesgo de infecciones de vías urinarias (IVU). Entonces, si le damos profilaxis con antibióticos debe disminuir el riesgo. ¿Cierto? Los últimos dos números de la revista
Los últimos dos números de la revista