 “Llamamos experiencia al conjunto de nuestros errores”
“Llamamos experiencia al conjunto de nuestros errores”
– Oscar Wilde (1854 – 1900)
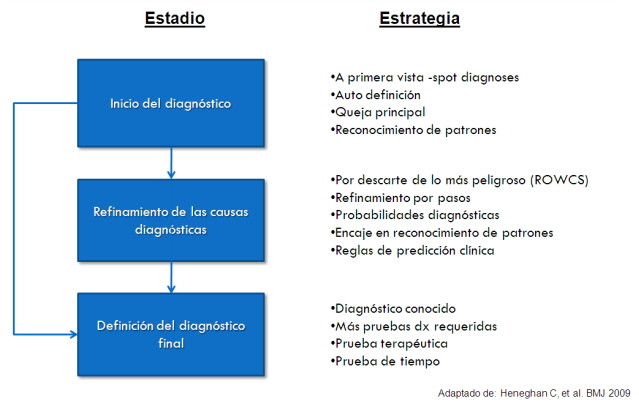
Antes de pasar a las diferentes estrategias diagnósticas usadas por los clínicos, es importante darnos cuenta de nuestros errores. Pero este paso es muy difícil ya que es una práctica a la que los médicos no estamos acostumbrados (o nacimos con ella o no nos enseñaron adecuadamente), y este comportamiento parece verse directamente proporcional a la edad del clínico.
Muchas veces nos sentimos tan seguros de un diagnóstico que no importa lo que nos digan, no cambiará nuestra manera de pensar, y nos aferramos puerilmente a una entidad clínica sin tomar en cuenta a nuestros pacientes.
Cuando llegamos a una conclusión diagnóstica de forma rápida (por ejemplo, al ver a un niño con varicela) llegamos a esa conclusión gracias a un proceso mental llamado “heurística”. Llámele sentido común, adivinanza acertada o como sea, el caso es que tuvimos fortuna en no equivocarnos.
Las heurísticas en medicina deben enseñarse, aprenderse y hacerlas conscientes para que, cuando sean erróneas, nos demos cuenta más fácilmente del error y no lo repitamos.
Pero ¿qué pasa cuando la heurística es errónea?
A la heurística no-acertada se le conoce como sesgo o error cognitivo.
A continuación cito algunas heurísticas y por ende sus respectivos sesgos (errores, cuando nos equivocamos) que como clínicos cometemos al momento de hacer un diagnóstico:
Heurística de representatividad: Esta heurística es en realidad buena, y pocas veces errónea. La utilizamos en base a nuestro conocimiento previo. Sucede cuando asumimos un diagnóstico en base a nuestra “base de datos” mental y creamos estereotipos. Por ejemplo, si un paciente de 4 años tiene fiebre de 6 días de evolución, exantema macular diseminado, ganglios linfáticos crecidos, hinchazón de manos y pies, y mucosa oral enrojecida con descamación, es muy probable que sea una enfermedad de Kawasaki, y en la mayoría de las ocasiones no nos equivocaremos; sin embargo, un pequeño porcentaje de casos NO serán Kawasaki (tal vez será un sarampión, o un adenovirus); y es precisamente a esa posibilidad a la que debemos estar abiertos. Similar a el típico escenario de “si hace como pato, camina como pato… debe ser un pato” (pues no siempre es así, hay fulicas americanas que no son patos pero parecen patos).
Heurística de disponibilidad: un estudiante que acaba de regresar de su rotación por infectología, es llamado a rotar en ortopedia y trauma; en esta sala, para él, todo paciente con fiebre que ve, cree que presenta dengue, ya que su rotación fue en Veracruz y vio muchos casos. Otro ejemplo, de la vida cotidiana, es aquel cuando nos enteramos por las noticias que acaba de descarrilarse un tren donde murió mucha gente. Al día siguiente tenemos un viaje, y decidimos viajar en coche.
Sesgo de exceso de confianza: esto es más común y seguramente vemos casos a diario; el típico caso es el del médico que se confía en su conocimiento, que da un diagnóstico apresurado y no da cabida a que puede estar equivocado(a). En estos casos se usan mucho las corazonadas, haciendo a un lado el pensamiento crítico.
Sesgo de confirmación: Un paciente llega de México a los EEUU con diarrea y fiebre de 10 días de evolución. El doctor en EEUU que lo atiende sospecha fuertemente amibiasis, y las preguntas que hace van orientadas a esta enfermedad (¿tiene familiares con diarrea?, ¿ha tenido dolor de estómago?) y desecha por completo otras preguntas, siendo que el paciente tiene una gastroenteritis viral común y corriente. En este sesgo, el médico se “casa con” y se aferra a su diagnóstico, y hace pruebas de laboratorio sólo para confirmar su diagnóstico.
Sesgo de correlación ilusoria: Niño de 4 años con resfriado común de 5 días de evolución, la madre ha ido con distintos médicos (uno por día, como ocurre en nuestro país con frecuencia) ya que no se cura rápido. Al sexto médico (sexto día y sexto medicamento) se quita la fiebre y las molestias (porque se trata de un virus y esa es la evolución natural de la enfermedad). El niño vuelve a jugar y es feliz. Conclusión de la madre: El sexto médico y por lo tanto, el sexto medicamento antibiótico, fue el genio que lo curó, o como decimos en México, ¡el “mero bueno”!
En conclusión, ya que existen muchos tipos de sesgos o errores cognitivos, lo más importante es estar al tanto de ellos, para que dentro de una aplicación de humildad y pensamiento crítico, asumamos que podemos estar equivocados. Si aceptamos eso, tendremos avanzado el camino en un muy buen porcentaje de los procesos diagnósticos y de toma de decisiones que hacemos.
Carlos A. Cuello García
Centro de Medicina Basada en Evidencia del Tecnológico de Monterrey
www.cmbe.net


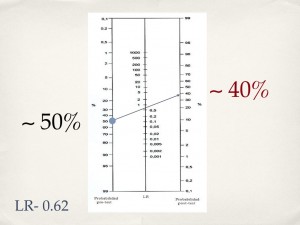 Esto es un decremento casi insignificante. ¿De qué nos sirvió la prueba? El paciente tenía dificultad respiratoria y fiebre, y proviene de una población con una alta prevalencia de influenza. El resultado negativo de la prueba rápida ¿nos hará cambiar nuestro manejo? Probablemente no.
Esto es un decremento casi insignificante. ¿De qué nos sirvió la prueba? El paciente tenía dificultad respiratoria y fiebre, y proviene de una población con una alta prevalencia de influenza. El resultado negativo de la prueba rápida ¿nos hará cambiar nuestro manejo? Probablemente no.