Hoy en día, diez años después del terrible miedo al Y2K (el error del milenio) y cercano el mito del 2012, nos bombardea la información. No nos basta estar todo el día en la consulta, dando clases, pasando visita, contestando llamadas telefónicas urgentes y “urgentes”; sino además nuestros pacientes, hijos, familia también nos inundan de peticiones de pertenecer a una de las redes sociales más famosas del momento.
“Solo me quitarán el tiempo”
“Mis pacientes las usan y me han pedido que los agregue como amigos en Facebook.”
“Mis hijos están en ellas todo el día y quieren que NO los agregue en Facebook”
“¡Esa cosa de Twitter! ¡Desde el presidente de la República hasta los comentaristas de fútbol lo usan…!”
“Mis colegas (sobre todo los más jóvenes) están entrando a este movimiento… mis pacientes tal vez los prefieran a ellos porque son médicos más actualizados ¿será cierto?”
Tan solo estas son unas de las frases que escucho con frecuencia en las conversaciones entre médicos.
Hace unos días se publicó una reseña de CMO.com de su apreciación sobre las redes sociales y su uso en el mundo del “marketing”. CMO significa “Chief Marketing Officer” y es el equivalente al director ejecutivo (CEO) pero en el área de la mercadotecnia.
Para los que me conocen saben que soy acérrimo enemigo de hacer la “medicina basada en la mercadotecnia” y conocen mi filosofía de que si solo hacemos medicina por hacer dinero, estamos destinados al fracaso y al vacío existencial, al no poner como primer objetivo la salud de nuestros pacientes y/o anteponer nuestras decisiones en base a si gano más o menos dinero.
Lo que sí me parece un área de oportunidad para hacer más eficiente nuestra práctica (sea pública o privada) es el aprovechar la plataforma tecnológica que se nos da de forma gratuita casi en su totalidad (el único costo es nuestro dispositivo, PC o portátil, con conexión a internet). Sin embargo, con tantas opciones, necesitamos conocer las ventajas y desventajas de cada una de las redes sociales y qué nos ofrecen, y más importante, qué les podemos ofrecer a nuestros pacientes.
Tomando como analogía el análisis de CMO.com, pensé en adaptarlo a la práctica médica, desde un punto de vista siempre humano y ético (repito, no con el fin de hacer dinero). Lo “mercadólogos” mencionan en cada una de las redes sociales cuatro características:
Comunicación con el cliente: en el caso del médico, una red social es una herramienta que puede ayudarnos a permanecer en contacto con muchos de nuestros pacientes (no “clientes”). El médico puede usar una de estas herramientas para dar instrucciones sobre condiciones comunes, por ejemplo, un vídeo de “qué es la fiebre” puede ayudar mucho a tranquilizar a padres. ¿Cuál red social usan más mis pacientes? ¿Cuál revisan con regularidad? ¿Para qué la usan? Son otras preguntas que debemos hacernos.
Exposición de marca: Este tópico si es más dirigido a la mercadotecnia, y se refiere a qué tanto expongo mi marca y qué tanto flujo de información les proveo al encontrarme. En medicina lo podríamos convertir a exponerme como médico en las redes sociales, desde un punto de vista informativo. Por ejemplo, colocar mis credenciales o curriculum vitae para que los pacientes tengan una idea de quién soy, o con quién trabajo en caso de trabajar en un hospital o un equipo médico.
Tráfico a mi sitio: imagine que usted quisiera que todo mundo visitara su casa y, a modo de un mundo bajo tierra como el de Alicia en el País de la Maravillas, usted pudiera mover todos los caminos por los que transita la gente y se dirigieran hacia usted. Eso es un adecuado manejo del tráfico, a esto se refiere cuando escogemos la red social que facilite el camino a mi sitio o perfil.
Optimización para motores de búsqueda: del inglés, Search engine optimization (SEO). Se trata de que los buscadores, como Google, Yahoo o Bing, indexen nuestro sitio asociado a palabras claves, determinadas específicamente para nichos de mercado previamente definidos, que representen los intereses de nuestros sitios web. Es decir, que la gente que busca cierto tópico, llegue a nosotros. Aplicado a la medicina solo podría darse si tenemos nuestra propia página web (muchos médicos ya la tienen, solos o en grupo) o nuestro blog o perfil propio de facebook. Por ejemplo, si me dedico a la gastroenterología pediátrica y tengo un blog o página web sobre el tópico, quisiera que alguien al teclear en un buscador “gastroenterólogo + México” uno de los primeros sitios a encontrar fuera el mío.
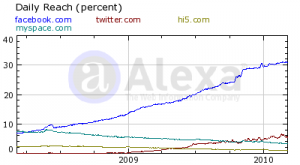
Según en la página de análisis de sitios web Alexa las redes sociales más utilizadas en México son Facebook, Hi5, MySpace y Twitter, en ese orden de popularidad, mientras que en España son Facebook, Twitter, Flickr, LinkedIn y MySpace.
Sin embargo, parece que Hi5 y MySpace tienden a desaparecer o a ocupar un lugar secundario, por lo que no me meteré de lleno en ellos. Twitter sigue ascendiendo y no dudo que en los próximos años lo veamos a la par con Facebook.
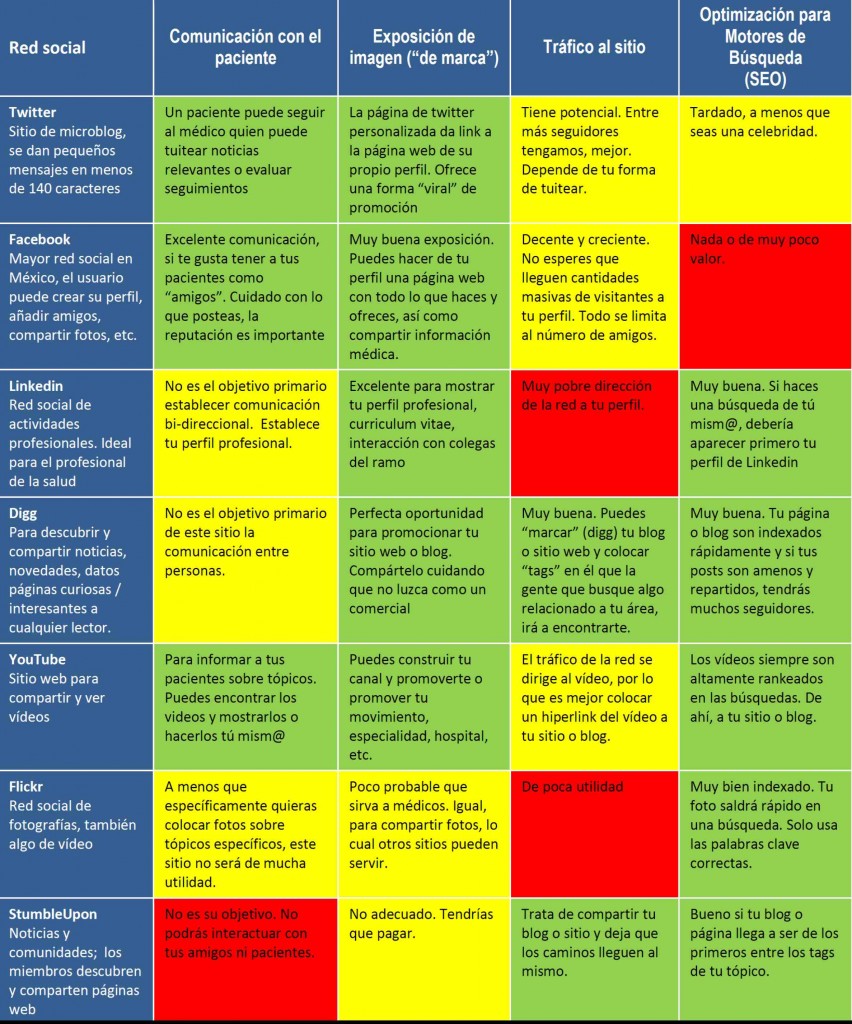
Tomando como base las recomendaciones, ahora vemos las opciones que existen y cómo adaptarlas a medicina. Lo podemos apreciar en el cuadro siguiente (haga clic en el cuadro para visualizarlo en mayor calidad):
La pregunta final ¿Qué me sirve a mí como médico?
Bueno, la respuesta es difícil, y depende de cómo queramos interactuar y de nuestras actividades extras como profesionales de la salud, por ejemplo, si somos investigadores, tutores o blogueros.
Viendo el impacto que tiene cada una de las redes sociales, yo me quedaría con twitter y/o facebook para dar noticias a mis pacientes seguidores; además, para difundir noticias y comentarios en mis blogs, usaría Digg y StumbleUpon para darle promoción a los mismos y compartirlos al mundo. Como profesional de la salud, colega, empleado o posible jefe, quiero tener a la mano mi curriculum vitae e historial profesional que quiera compartir en LinkedIn, y a la vez enlazar con profesionales afines en otras partes del mundo. Por otro lado, en mi consulta ayudaría mucho explicar a mis pacientes mediante un vídeo la razón por la que se presenta la fiebre, cómo nebulizar a un niño asmático o simplemente divertirse compartiendo vídeos en YouTube.
Nada de esto está basado en la evidencia, aún no tenemos estudios y para colmo cada vez hay más redes sociales e información. Es probable que ustedes tengan sus favoritos y otras sugerencias (por ejemplo, el nuevo Buzz, de Google, Del.ici.ous, entre otros) que les invito a compartir en este blog; pero creo que aún estamos en pañales en esto de las redes sociales y su uso en medicina. Aprendamos juntos, compartiendo el conocimiento y saquemos lo mejor de ellas.
Carlos A. Cuello García
Centro de Medicina Basada en Evidencia del Tecnológico de Monterrey
www.cmbe.net



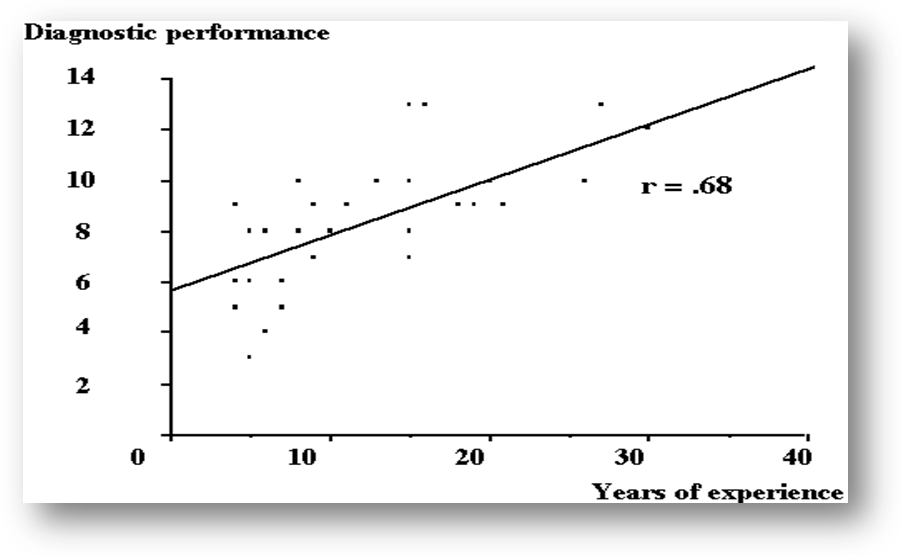



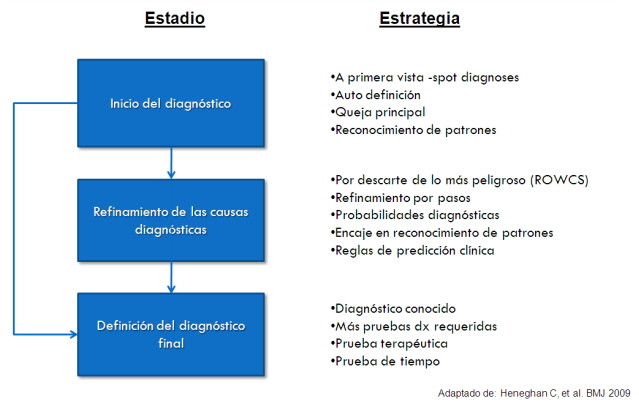
 Muchos se preguntan ¿cuáles son las cualidades que debe tener un líder? ¿Qué es lo que hace a un líder? o ¿se nace siendo líder?
Muchos se preguntan ¿cuáles son las cualidades que debe tener un líder? ¿Qué es lo que hace a un líder? o ¿se nace siendo líder?